Les faces cachées de la conjonctive tarsale (2e partie)
Opto-MAG 09 mai 2023, Philippe Seira
Philippe Seira – Opticien Diplômé – Enseignant en Contactologie IO FHNW Olten
Résumé
L’observation des conjonctives tarsales inférieures et supérieures devrait faire partie de l’examen de routine de l’optométriste. Plus spécialement lors d’une adaptation de lentilles de contact, ou d’un contrôle ultérieur, que ce soit auprès d’un porteur de lentilles rigides ou souples, même journalières. Il est également parfois nécessaire d’observer les conjonctives tarsales chez les non-porteurs de lentilles de contact, soit en présence de symptômes de gênes, auprès de personnes atopiques, qui présenteraient alors des conjonctivites vernales. Il est aussi possible d’être confrontés à la présence de corps étranger sous la conjonctive et seule une éversion de la paupière nous permettra de le retirer. Cet article a pour but de nous sensibiliser à l’importance de cet acte, et de pouvoir réagir en toutes situations si nécessaire.
La conjonctivite Gigantopapillaire (GPC ou CLPC)
La conjonctivite gigantopapillaire (abréviation en anglais : GPC) représente un problème inflammatoire, qui associe en général un trouble mécanique à un mécanisme allergique non infectieux. Elle peut aussi trouver son origine à cause d’un problème uniquement mécanique, par exemple avec un fil de suture suite à une opération ou une lentille de contact. Elle est aussi appelée « CLPC » en anglais qui est l’abréviation pour Contact Lens Induced Papillary Conjunctivitis.
On verra sur la conjonctive tarsale des papilles de plus ou moins grande taille, une hyperhémie de la conjonctive, pouvant être accompagnée de sécrétions muqueuses et une sensation de prurit ou de corps étranger. Elle apparait le plus souvent chez les porteurs de lentilles de contact, principalement souples. Cette complication est plus fréquente chez les porteurs qui ne respectent pas les rythmes d’échange préconisés par le fabricant et/ou l’adaptateur.
On a constaté que cette réaction inflammatoire était une réaction aux dépôts de protéines dénaturées. Il est donc préférable dans ce genre de cas de réduire au maximum le rythme d’échange des lentilles, de proposer un système d’entretien efficace et d’éventuellement rajouter un nettoyage enzymatique contre les protéines.
Le moyen le plus rapide de soigner une conjonctivite gigantopapillaire est l’arrêt du port des lentilles temporaire. Si cela n’est pas possible, il est préférable d’opter pour des lentilles à échange journalier, si la disponibilité des paramètres n’existe pas, il est préférable d’opter pour un produit d’entretien sans agents conservateurs.
Il ne faut pas oublier que le fait que la conjonctive tarsale soit rugueuse ne représente pas obligatoirement une conjonctivite gigantopapillaire. Il existe une croyance persistante selon laquelle une GPC est diagnostiquée lorsque la conjonctive tarsale supérieure est rugueuse. Une GPC est qualifiée d’état inflammatoire, c’est-à-dire que des signes comme la rougeur et l’œdème (masquant les vaisseaux) en font partie. En l’absence de ces signes, une rugosité de grade 3 peut également être normale, surtout s’il n’y a pas de particularités.
Lors d’un contrôle auprès d’un nouveau client porteur de lentilles de contact, si un doute sur une éventuelle conjonctivite papillaire est présent, il est recommandé de refaire un contrôle après 3 à 6 mois pour voir si la situation reste stable.
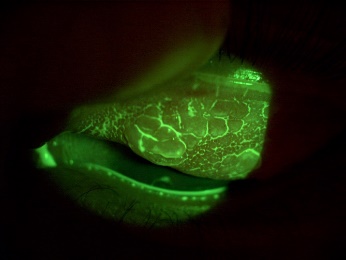
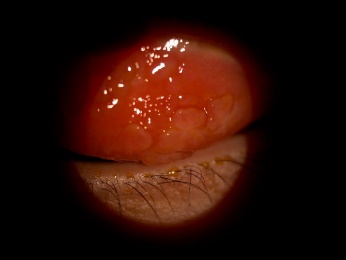
Fig. 8 – 9 : Conjonctivite gigantopapillaire chez un jeune porteur de lentilles souples mensuelles, qui n’a pas respecté le rythme d’échange préconisé par son adaptateur. Les papilles le faisaient tellement souffrir sans lentilles de contact, qu’il a été nécessaire de lui faire porter des lentilles journalières jusqu’à la diminution de la taille des papilles.
Conjonctivite vernale (dite aussi printanière)
En cas de conjonctivite vernale, on pourra voir sur la conjonctive tarsale de la paupière supérieure des papilles géantes (supérieure à 1 mm) qui tapissent la surface, le sommet des papilles est plat et donne l’impression d’un pavage du tarse supérieur, pouvant provoquer un ptosis. Bien entendu, les symptômes subjectifs seront normalement tellement présents (sensation de corps étranger, prurit, larmoiement, photophobie, etc..), que l’observation objective des papilles nous permettra juste de confirmer le diagnostic envisagé.
Papilles et follicules
Lorsque l’on retourne la paupière, il est important de rechercher systématiquement d’éventuels follicules ou papilles hypertrophiques. Selon la littérature, les follicules sont des lésions conjonctivales blanchâtres surélevées, entourées par des vaisseaux, tandis que les papilles correspondent à des replis de l’épithélium conjonctival soulevés par un axe stromal et centré par un vaisseau sanguin.6 Il faut également noter que les papilles se trouvent plus fréquemment sur la conjonctive tarsale de la paupière supérieure alors que les follicules plus souvent sur celle inférieure.
Meibographie et Epithéliopathie de la conjonctive palpébrale (Lid Wiper Epitheliopathy)
Dans le cadre du diagnostic de l’œil sec, on trouve de plus en plus d’instruments qui nous permettent de pratiquer une meibographie des paupières. Bien entendu, ceci ne peut se faire qu’en éversant les paupières supérieures. Tout comme le diagnostic de l’épithéliopathie du bord libre de la paupière, plus communément appelé Lid Wiper Epitheliopathy, qui se fait à l’aide du vert de Lissamine et de la fluorescéine. Ces deux techniques de test pour la sécheresse oculaire nécessitent un ectropionnage des paupières, ce qui ne peut que nous motiver à pratiquer régulièrement cet acte.
Dépôts calciques
On peut également découvrir parfois des petits dépôts blanchâtres recouverts d’une fine couche de tissu conjonctif transparent. On peut y voir de très petits cailloux blancs. Ce sont des dépôts calciques. Ils sont dans la plupart du temps indolores et inoffensifs, mais il peut arriver que selon leurs formes, leurs nombres et/ou leur protubérance, ils puissent irriter la cornée ou même éventuellement rayer la surface de la lentille lors du clignement. Sans présence de symptômes irritants, il n’y a rien d’autre à faire que de suivre leur évolution. En présence de gêne, voire même d’érosion cornéenne, un retrait de ces dépôts peut être pratiqué par l’ophtalmologue.

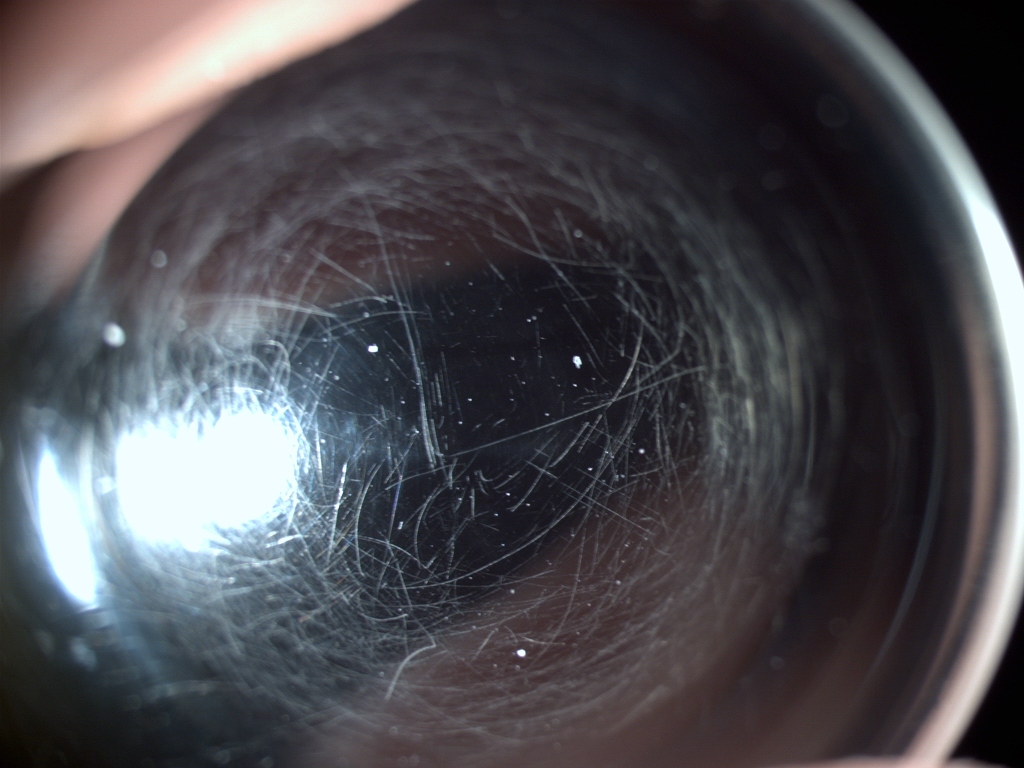
Fig 12-13 : Surface antérieure d’une lentille sclérale, rayée par un dépôt calcique protubérant (photo de droite), la lentille sur l’autre œil ne présentait aucune raie aussi importante, ce qui prouve que ce n’était pas à cause du nettoyage des lentilles comme on pourrait le penser.
Floppy Eyelid Syndrome
Pour terminer, parlons encore du floppy eyelid syndrom (FES), également appelé syndrome de flaccidité palpébrale. Extrêmement rare, il s’agit d’un relâchement anormal des paupières supérieures, pouvant entraîner un retournement nocturne des paupières. La paupière est tellement lâche qu’elle se retournera très facilement et ceci pourrait surprendre l’optométriste. Plus fréquent chez les hommes de plus de 50 ans, éventuellement en surpoids et présentant aussi une insuffisance respiratoire. Dans certains cas, la paupière est tellement lâche, qu’elle se retourne d’elle-même pendant le sommeil et ne protège plus la cornée et le globe oculaire dans son ensemble. La cornée risque alors d’être en contact direct avec les draps, ce qui peut provoquer de sérieuses inflammations chroniques. Seule une opération chirurgicale pourra remédier à ce problème.
Conclusion
Le rôle de l’optométriste doit rester professionnel, responsable et surtout compréhensible pour les patients. La communication est importante, l’acte d’ectropionner devrait toujours être accompagné d’explications claires et précises. L’optométriste doit donner confiance à ses clients, ne pas hésiter à facturer ses actes, prendre le temps d’expliquer ce qu’il fait, pourquoi il le fait et démontrer qu’il a raison de le faire. L’éversion des paupières n’est pas si compliquée ni désagréable, et elle peut rendre d’énormes services à nos clients porteurs ou non de lentilles de contact.
Références
Kontaktlinsen Know-how, Andrea Müller-Treiber, DOZ-Verlag
1. Allansmith MR, Korb DR, Greiner JV, Henriquez AS, Simon MA, Finnemore VM (1977). Giant papillary conjunctivitis in contact lens wearers. Am J Ophthalmol 83 (5) : 697-768.
2. C. Kunnen et al., Comparison of white and blue light assessment of the upper and lower palpebral conjunctiva, Contact Lens and Anterior Eye, Volume 41, Issue 6, 2018,
3. Dr Teifi James « How to double evert the upper eyelid using a bent paperclip » https://www.youtube.com/watch?v=wiXGO-GZhLU
4. Patel, Sirjhun, Unexpected cause for eyelid swelling and ptosis: rigid gas permeable contact lens migration following a 28-year-old trauma, BMJ Case Reports, 10.1136/bcr-2018-225767, 2018
6. source : Livre « Les lentilles de contact – Florence Mallet » Rapport SFO 2
Photographies : Philippe Seira, Centre Lentilles de Contact, Lausanne. Reproductions interdites.

