Complications en lentilles sclérales
Opto-MAG 20 avril 2023, Sybille Péguiron
Mars 2020 – Sarah Ferreira et Sybille Peguiron
Résumé
Le port de lentilles sclérales présente de nombreux avantages. Néanmoins, les complications relatives au port de ce type de lentilles existent, leur gravité étant plus ou moins importante. Si certaines sont également observées lors d’adaptations de lentilles de contact souples ou rigides, d’autres ne sont observées qu’en port de lentilles sclérales. Afin de diminuer leur incidence, une connaissance adéquate des symptômes, de l’étiologie et des solutions est nécessaire.
Objectif
Répertorier les complications en lentilles sclérales les plus fréquentes dans la pratique quotidienne d’un optométriste afin d’optimiser les adaptations en lentilles sclérales sur une longue durée.
Méthode
Plusieurs complications sont détaillées en fonction des symptômes, de l’étiologie et des solutions sur la base d’articles reconnus dans le domaine de la contactologie spécialisée.
Résultats
Certaines complications sont symptomatiques pour le patient, d’autres moins. Elles ont différentes origines telles qu’un problème de compliance ou d’adaptation. Elles peuvent être causées par une adaptation qui n’est pas optimale au niveau du choix de la hauteur sagittale, de la zone limbique, de la périphérie, du matériau ou du diamètre de la lentille. L’utilisation inadéquate des produits en lien avec la pose ou l’entretien ont également un rôle à jouer dans la réussite de l’adaptation.
Conclusion
Les lentilles sclérales présentent de nombreux avantages et sont la solution de choix lorsque les autres types de lentilles ne correspondent plus au besoin spécifique de certains patients. L’adaptation de ce type de lentille n’est pas anodine. Une bonne connaissance et la formation continue sur le sujet sont importantes afin de garantir une excellente prise en charge des porteurs de lentilles sclérales. L’origine des complications en lentilles sclérales est diverse. Si ces complications ne sont pas causées par un problème de compliance, elles peuvent être analysées et évitées en optimisant l’adaptation.
Mots Clefs
Lentilles sclérales, complication, adaptation, PIO, hypoxie, matériau, dépôts

Complications en lentilles sclérales
Introduction
Les lentilles sclérales sont souvent une alternative de choix aux autres types de lentilles lorsque celles-ci ne répondent pas aux besoins du porteur. En effet, elles permettent de corriger des asymétries cornéennes importantes ou de protéger la surface oculaire lors de sècheresse sévère. Cependant, l’adaptation et le port de lentilles sclérales nécessitent une attention particulière. Les complications et les effets indésirables ne sont pas occasionnels. En tant qu’optométriste nous devons pouvoir identifier l’origine du problème causé par la lentille sclérale afin d’optimiser l’adaptation [1].
Méthode
Plusieurs complications et quelques effets indésirables sont abordés ci-dessous. L’étiologie, les symptômes et la prise en charge seront développés sur la base de plusieurs études récentes.
Complications liées à l’hypoxie
Plusieurs études abordent le thème de l’hypoxie cornéenne sous lentilles sclérales ;
Néovaisseaux
La néovascularisation en lentilles sclérales à haut Dk semble plutôt être liée à une adaptation de la zone limbique imparfaite plutôt qu’à une hypoxie cornéenne pure. L’appui de la lentille dans la région du limbe est à proscrire. Si la hauteur sagittale est trop faible à cet endroit, il faudra alors augmenter l’interface afin d’éviter un stress mécanique qui pourrait aboutir à une néovascularisation.
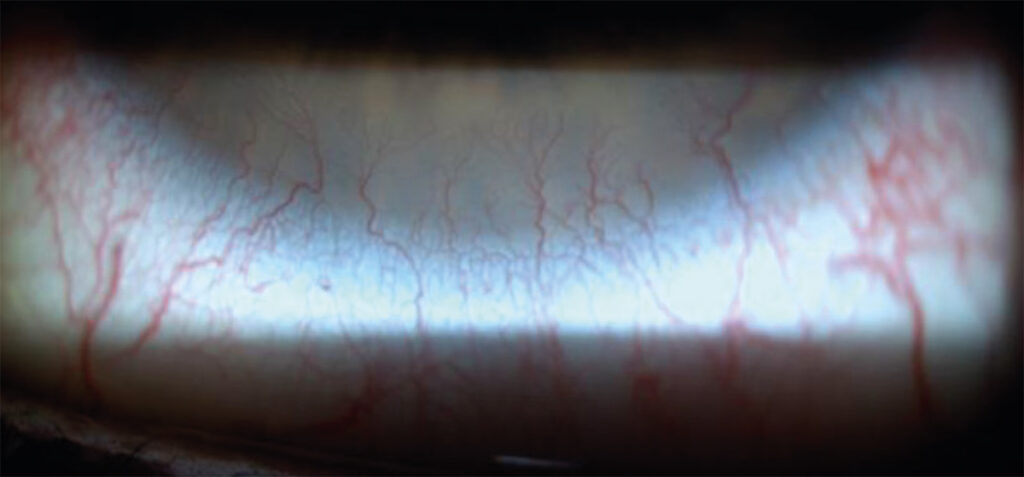
Des néovascularisations ont également été examinées lorsqu’un prolapsus conjonctival est présent sur des périodes de port prolongé [2].
Œdème cornéen
L’épaisseur de la lentille et l’épaisseur de l’interface doivent être pris en compte lors du calcul de l’apport de l’oxygène. Les matériaux des lentilles sclérales ont généralement un Dk entre 100 et 150. Le film lacrymal quant à lui se situe à 80. Ces valeurs seront influencées par leur épaisseur respective [3].
Deux articles théoriques (Michaud, 2012 et Jaynes,2015) affirment que le port de lentilles sclérales induit un œdème cornéen si l’épaisseur de la lentille dépasse 250µ et que l’interface est supérieure à 200µ [3]. Dans le cas des lentilles sclérales, l’oxygénation provenant de l’échange lacrymal est limité. Vance en 2015 a estimé ce taux d’échange lacrymal à 0.2%/minute [4].
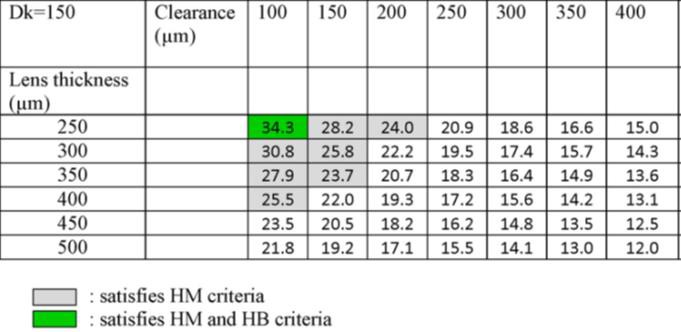
Afin de respecter les critères de Harvitt et Bonnano, l’adaptation devrait être optimisée à une interface de 200µ avec une lentille sclérale d’une épaisseur de 250µ et un Dk de 150 [4].

Selon ces différentes études, nous relevons l’importance d’optimiser l’adaptation afin que l’interface et la lentille sclérale soit aussi fines que possible. Le matériau a également toute son importance [4].
Prolapsus conjonctival
Le prolapsus conjonctival est une complication qui se manifeste par l’apparition d’un pli conjonctival recouvrant le limbe et la cornée durant le port de lentilles sclérales. Celle-ci se manifeste habituellement sur les patients ayant une conjonctive lâche. Selon plusieurs études, le prolapsus serait induit par la pression négative induite par un réservoir de larmes trop important sous la lentille ce qui créerait un effet de succion de la conjonctive [5]. Bien que le prolapsus conjonctival semble bénin, il a déjà été rapporté que des néo vascularisations pouvaient apparaître en-dessous du pli [6]. Il semble tout de même judicieux de limiter autant que possible le prolapsus car l’impact à long terme du recouvrement limbique sur les cellules souches n’a pas encore été entièrement élucidée. La diminution du diamètre total de la lentille, la diminution de la hauteur sagittale centrale et limbique, une interface plus régulière et un meilleur centrage semblent être des ajustements adéquats [5].

Midday Fogging
L’apparition de « fogging » lors du port de lentilles sclérales est l’une des complications les plus courante ; elle apparaîtrait chez 20 à 30% des porteurs [7]. Cette buée est due à l’accumulation de dépôts entre la lentille et la cornée durant le cours de la journée. La plupart des patients souffrant de fogging se plaignent d’une vision trouble pouvant apparaître quelques minutes ou plusieurs heures après la pose. Cette gêne s’accentue en général au fil de la journée et le patient n’a pas d’autres choix que de retirer la lentille et la remettre avec de la nouvelle solution saline. Lors de plaintes du patient, Il est bien évidemment important de différencier le fogging d’un œdème cornéen. Contrairement au fogging, l’œdème de la cornée va faire apparaître des arcs- en-ciel autour des lumières observées et la vision du patient va continuer à être floue lors du retrait de la lentille.
Les dépôts présents sous la lentille peuvent être de nature lipidique, protéinique ou mucinique. Ces débris lacrymaux sont particulièrement présents chez les patients souffrant de maladies de la surface oculaire, lors du frottement des tissus conjonctivaux, de dysfonctionnement des glandes de Meibomius ou de conjonctivites gigantopapillaires.
Les causes du midday fogging n’étant pas clairement identifiées dans la littérature, il est difficile d’établir des solutions claires. La diminution de l’interface entre la lentille et la cornée ou l’ajout de larmes artificielle visqueuses semblent être des solutions qui ont fait leurs preuves. De plus, il est également possible de modifier la géométrie de la lentille en améliorant les appuis périphériques ou en adaptant une lentille torique postérieur [8].
Augmentation de la pression intra-oculaire (PIO)
Il a été évoqué depuis longtemps que les lentilles sclérales pouvaient augmenter la pression intra- oculaire de l’œil durant leur port. Une des hypothèses décrite est qu’en raison de leur diamètre et de leur masse, les lentilles sclérales peuvent comprimer les veines épisclérales et réduire la facilité de drainage de l’humeur aqueuse chez certains individus [9]. Dans la littérature, le résultat des études peut être contradictoire et la méthodologie différente ; certaines reportent une pression plus élevée, identique ou même parfois plus basse avec la lentille sclérale.
Cependant, deux études pertinentes sont récemment sorties sur ce sujet ; la première, une étude publiée en avril 2019 par A. Philip Aitsebaomo et al. au Texas a mesuré la pression intraoculaire de 9 patients sans pathologies oculaire adaptés avec une lentille sclérale d’un côté et avec une lentille souple en silicone hydrogel de l’autre. La mesure de PIO a été effectuée avec un tonomètre à rebond Icare immédiatement après le retrait des lentilles. Les résultats attestent une augmentation de la PIO de 5.81 ± 1.62 mm Hg pour les lentilles sclérales et de -0.62 ± 0.88 mm Hg pour les lentilles souples [9].
La seconde étude, publiée en février 2019 par Langis Michaud et al. est une étude prospective randomisée mesurant la variation de la PIO chez 21 sujets portant deux lentilles sclérales de design identique mais de diamètre différents (15,8mm et 18mm). Ils ont tout d’abord mesuré la variation diurne de la PIO de chaque individu à l’aide d’un tonomètre à aplanation Goldmann. Puis, dans un second temps, la PIO a été mesurée à l’aide d’un tonomètre trans-palpébrale Diaton (seul tonomètre pouvant mesurer la PIO sans retrait de la lentille) sans lentille et avec le port des lentilles sclérales de diamètre différents. Les résultats démontrent que les porteurs de la lentille de 15,8mm sont passés d’une PIO de 10,1 + 1,9 mm Hg à 14,4 + 5,5 mm Hg après 4,5h de port. Pour les porteurs de la lentille de 18mm, la PIO est passée de 9.2 + 2.1 mm Hg à
14.4 + 4.8 mm Hg. En conclusion, une augmentation de la PIO d’environ 5mm Hg durant le port de lentilles sclérales est statistiquement significative en fonction du temps mais pas en fonction du diamètre des lentilles [10].
Il y a actuellement aucune certitude sur le fait que la pression intra oculaire augmente durant le port de lentilles sclérales et des études supplémentaires semblent nécessaires. Cependant, les optométristes doivent considérer cette possibilité et prendre les mesures nécessaires lors de la prise en charge de patients à risque de glaucome [9,10].
Blanching
Le blanching conjonctival se traduisant par une compression des vaisseaux conjonctivaux aura différentes manifestations pour le patient tels que : un inconfort, une empreinte conjonctivale, une hypérémie au retrait de la lentille et une inflammation conjonctivale [2].

La lentille devra être optimisée afin d’éviter cette complication. Selon l’étiologie, une diminution du diamètre de la lentille ou une optimisation du dégagement périphérique devrait améliorer la situation. Dans certain cas, une lentille torique en périphérie sera nécessaire [4].
Bulles
Les bulles présentes sous les lentilles sclérales peuvent causer des problèmes d’inconfort pour le patient ; elles réduisent l’acuité visuelle et pourraient être responsables de Dellen cornéens [2].
Elles sont liées à des problèmes de manipulation ou à une adaptation qui n’est pas optimale. Si l’adaptation n’est pas optimale, cela peut être dû à un diamètre inadapté, une périphérie sphérique qui devrait être adaptée en périphérie torique ou un dégagement périphérique trop important.
Piquetés cornéens
Les piquetés cornéens localisés ou diffus induits par le port de lentilles sclérales ont plusieurs origines incluant des facteurs mécaniques, hypoxiques ou toxiques. Les symptômes pour le porteur se traduisent par une sensation de corps étranger, une gêne ou une sensation de sécheresse.
Un appui inadéquat, une mauvaise manipulation ou une bulle sont des causes mécaniques et sont représentées par des piquetés cornéens localisés [2].
Des piquetés cornéens diffus sont plutôt causés par une hypoxie ou une réaction toxique et/ou allergique. Selon la cause, l’adaptation et l’utilisation des produits d’entretien devront être revus. L’apport d’oxygène doit être optimisé et l’utilisation de produits d’entretien sans agent conservateur devra être ajustée. Si des dépôts au niveau de l’interface sont responsables de ces piquetés, les ajustements de l’interface, de la périphérie et peut-être de la solution pour la pose devront être pris en compte [2,4].

Epithelial Bogging
Le terme “d’epithelial bogging” a été cité pour la première fois par Patrick Caroline. Il décrit l’apparence de l’épithélium après le début du port prolongé de la lentille sclérale. Celui-ci apparaît gorgé d’eau et semble poussiéreux. Bien que l’étiologie de cette complication ne soit pas encore connue, certains adaptateurs pensent que c’est une réponse initiale de l’épithélium cornéen à la solution saline ne contenant pas de nutriments ni d’électrolytes [11]. L’epithelial bogging est asymptomatique pour le patient et disparaît rapidement après le retrait de la lentille [2]. De plus, cette atteinte semble transitoire ; avec le temps, l’épithélium s’adapte à son nouvel environnement et reprend un aspect normal.
Conjonctivite gigantopapillaire
Les dépôts sur la surface antérieur des lentilles sclérales peuvent provoquer une conjonctivite gigantopapillaire tels que pour les lentilles souples ou rigides.
Cette complication a plusieurs causes incluant une réaction immunologique, une réaction toxique/allergique ou une irritation mécanique [2].
Ces réactions sont probablement causées par un composant de la solution d’entretien (souvent un agent conservateur) ou des protéines dénaturées sur la surface de la lentille. Un bord trop ouvert peut quant à lui provoquer une irritation mécanique responsable d’un inconfort et d’une réaction inflammatoire en chaine [2].
Problèmes de mouillabilité
La mouillabilité fait référence à la façon dont le liquide se propage sur une surface et peut être qualifiée en mesurant l’angle de contact ; un angle de contact faible indique une bonne mouillabilité et une capacité accrue des larmes à se répandre sur la surface de la lentille [2].
Les raisons d’une mauvaise mouillabilité en lentilles sclérales proviennent souvent d’un dysfonctionnement des glandes de Meibomius ou d’une conjonctivite giganto-papillaire créant une accumulation de débris [6]. Il est également important de revoir en détails la liste des gouttes oculaires et des cosmétiques utilisés par le patient car des dépôts peuvent en résulter.

Afin de diminuer cet angle de contact, l’adaptateur pourra commander une lentille sclérale avec traitement plasma ou Hyda-Peg en prenant soin de modifier les produits d’entretien si nécessaire pour ne pas abîmer ces traitements. L’utilisation d’un peroxyde et un traitement de la blépharite sont également des solutions qui ont fait leurs preuves 6.
Gestion des problèmes d’inconfort
Les problèmes d’inconfort sont souvent liés à une interaction paupière-lentille.
Une adaptation pas optimale tel qu’une périphérie trop ouverte, une lentille trop mobile ou un diamètre inadapté créent une irritation mécanique pouvant exacerber les sensations d’inconfort. La présence de bulles ou de dépôts dans l’interface péjorent également la situation.
Des problèmes de surface incluant une mauvaise mouillabilité ou une présence importante de dépôts peuvent créer une inflammation chronique de la conjonctive tarsale.
Un contrôle régulier des bords palpébraux, des conjonctives tarsales et du segment antérieur est primordial afin d’éliminer une cause intrinsèque à l’inconfort [4].
Dans certain cas, si l’adaptation est optimale, les bords palpébraux et les paupières sans particularité, la diminution du diamètre et/ou de l’épaisseur de la lentille considérablement améliorer le confort subjectif du porteur devraient considérablement améliorer le confort subjectif du porteur.
Discussion
Les complications en lentilles sclérales sont nombreuses. Dans cet article nous avons résumé les plus fréquentes dans la pratique quotidienne d’un optométriste.
Les répercussions négatives peuvent avoir des conséquences importantes chez les porteurs de lentilles sclérales. Nous constatons que certaines complications moins présentes en lien avec le port des lentilles souples ou rigides peuvent se présenter à une fréquence plus élevée lors de l’adaptation de lentilles sclérales. Ces complications peuvent être asymptomatiques pour le porteur. C’est pourquoi il est indispensable de toujours respecter la fréquence des contrôles ultérieurs et de réajuster au besoin l’adaptation afin de l’optimiser. Le rôle de l’optométriste en lien avec sa formation continue et ses connaissances en la matière est primordial.
Certains comportements moins compliants sont également responsables de complications plus ou moins graves. Nous devons toujours sensibiliser nos patients à ce sujet.
Bibliographie
[1] Jennifer S Harthan and Ellen Shorter, Therapeutic uses of scleral contact lenses for ocular surface disease: patient selection and special considerations, Clin Optom (Auckl). 2018; 10: 65-74.
[2] Daddi Fadel and Mindy Toabe. Scleral Lens Issues and Complications Related to Handling, Care and Compliance. J Cont Lens Res Sci. 2018 Oct. Vol 2(2):e1-e13;
[3] Michaud L, Van der Worp E, Brazeau D, Warde R, Giasson C, Predicting estimates of oxygen transmissibility for scleral lenses, Contact Lens & Anterior Eye. Volume 35, Issue 6, December 2012, Pages 266-271
[4] GP Lens Institute – Scleral Lens Education Society, SCLERAL LENS TROUBLESHOOTING FAQs, consulté le 20 février 2020 sur https://gpli.info/pdf/GPLISLSTSGuide11017.pdfucune source spécifiée dans le doment actif.
[5] Langis Michaud and Jennifer Liao. Scleral Lens Troubleshooting Q&A.Journal of Optometry Revue Canadienne d’Optométrie. 2016.Vol. 78, Supplement 1. 25-31
[6] Van der Worp E. A Guide to Scleral Lens Fitting.Forest Grove, OR: Pacific University: Pacific University Libraries at CommonKnowledge 2010
[7] Walker MK, Bergmanson J, Miller W, et al. Complications and fitting challenges associated with scleral contact lenses: a review. Cont Lens Anterior Eye. 2016 Apr;39(2):88-96.
[8] Kelsea V. Skidmore, Maria K. et al. A measure of tear inflow in habitual scleral lens wearers with and without midday fogging. Cont Lens Anterior Eye.2016 Feb;42(1):36-42
[9] A Philip Aitsebaomo, Jeannette Wong-Powell, William Miller, Farshid Amir. Influence of scleral lens on intraocular pressure. J Cont Lens Res Sci. 2019. Vol. 3. No.1
[10] Langis Michaud, Dan Samaha, Claude J.Giasson. Intra-ocular pressure variation associated with the wear of scleral lenses of different diameters. Contact Lens Anterior Eye. 2019.42(1)104
[11] Mélissa Barnett and Lynette K Johns. Contemporary scleral lenses: theory and application. Sharjah Bentham Science Publishers. 2017
Références
Tableau 1 : Michaud L, Van der Worp E, Brazeau D, Warde R, Giasson C, Predicting estimates of oxygen transmissibility for scleral lenses, Contact Lens & Anterior Eye. Volume 35, Issue 6, December 2012, Pages 266-271
Tableau 2 : Adrian S Bruce, A review of the Holden-Mertz criteria for critical oxygen transmission, Eye & Contact Lens Science & Clinical Practice 31(6):247-51 · December 2005

