Les faces cachées de la conjonctive tarsale (1ère partie)
Opto-MAG 25 mai 2023, Philippe Seira
Philippe Seira – Opticien Diplômé – Enseignant en Contactologie IO FHNW Olten
Résumé
L’observation des conjonctives tarsales inférieures et supérieures devrait faire partie de l’examen de routine de l’optométriste, plus spécialement lors d’une adaptation de lentilles de contact ou d’un contrôle ultérieur, que ce soit auprès d’un porteur de lentilles rigides ou souples, même journalières. Il est parfois nécessaire d’observer les conjonctives tarsales chez les non-porteurs de lentilles de contact, soit en présence de symptômes de gênes, auprès de personnes atopiques, qui présenteraient alors des conjonctivites vernales. Il est aussi possible d’être confrontés à la présence de corps étranger sous la conjonctive et seule une éversion de la paupière nous permettra de le retirer. Cet article a pour but de nous sensibiliser à l’importance de cet acte, et de pouvoir réagir en toutes situations si nécessaire.
Examen des conjonctives tarsales
La conjonctive tarsale inférieure se laisse facilement observer en abaissant la paupière inférieure. Il n’est pas nécessaire de faire recours à des accessoires, un doigt suffit pour l’abaisser, même si l’utilisation d’un coton-tige nous permettra de mieux abaisser la paupière inférieure dans les coins des côtés nasal et temporal.
Pour contrôler la conjonctive tarsale supérieure, un contact est obligé. Pour examiner la surface de la conjonctive tarsale, il faudra ectropionner ou éverser la paupière supérieure. Pour cela, il faut installer le patient sur la mentonnière de la lampe à fente, en lui demandant de bien appuyer le menton et le front. Bien entendu, nous l’aurons préparé en lui expliquant précisément ce que nous allons faire. Une fois le patient installé et le système d’éclairage et d’observation de notre lampe à fente prête (éclairage direct en fente large verticale ou à l’horizontale avec un grossissement de 6X à 10X), nous allons demander au patient de regarder vers le bas. Si nous souhaitons observer la conjonctive tarsale de l’œil gauche, nous allons légèrement surélever la paupière vers le haut avec le pouce de la main droite et saisir les cils de la paupière supérieure avec le pouce et l’index de la main gauche. Puis, il faudra tirer la paupière dans notre direction à l’horizontale et vers le bas, et avec l’index de la main droite ou un bâton en téflon, on exercera une légère pression plus ou moins entre le côté temporal et le centre, de la paupière et on enroulera la paupière autour du bâton ou de l’index afin de la retourner. Une fois la paupière éversée, on la maintiendra ainsi en appuyant avec le pouce de la main droite plus ou moins contre les cils. Une fois l’observation complète effectuée, il ne faudra pas oublier de saisir les cils de la paupière, les tirer légèrement vers soi tout en demandant au patient de regarder vers le haut et on reposera délicatement la paupière contre le globe oculaire. Il est également possible d’utiliser un coton-tige à la place de notre index ou du bâton en téflon. Si la paupière supérieure droite doit être retournée, on procédera de la même manière en changeant de mains.
L’évaluation se fait avec un faible grossissement (6 à 10X). Ceci permet d’offrir une bonne vue d’ensemble. L’utilisation d’une fente moyenne à large en éclairage direct est plus avantageuse afin de reconnaître les inégalités aussi bien en surface qu’en profondeur, ce que l’éclairage diffus ne permettra pas.
Le fait d’utiliser un ustensile pour retourner la paupière peut nous permettre d’avoir un peu plus d’assurance et de facilité. Néanmoins, il ne faut pas oublier que, en tant qu’optométriste et comme on a plaisir à le dire « Primary Eyecare Provider », il peut parfois nous arriver de devoir aider une personne de notre entourage en dehors du cadre professionnel. Ceci signifie qu’il est fortement recommandé de savoir le faire également sans ustensile, juste avec les doigts. Pour ce faire, on essayera de se mettre à l’écart des autres personnes, avec un bon éclairage, et il sera préférable de faire appuyer la tête de la personne contre un dossier de chaise ou un mur.
Qu’allons-nous trouver ?
Si l’on considère que la paupière effectue plus ou moins 17 clignements à la minute, ceci représente environ 16 300 clignements par jour, ce qui fait 6 millions de clignements pour une année. Nous clignons donc 500 millions de fois au cours de la vie. Estimons maintenant quelle distance cela représente si l’ouverture palpébrale est de 10 mm, et que nous tenons compte de l’aller et du retour de la paupière supérieure lors du clignement : on arrive alors à une distance de 10 000 km. Ces chiffres devraient nous convaincre sur l’importance d’analyser les conjonctives tarsales !
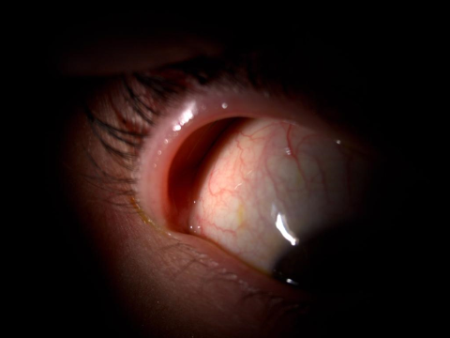
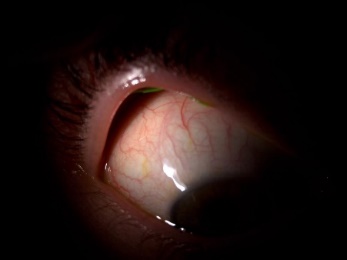
Une fois la paupière retournée, il faudra appuyer suffisamment afin de pouvoir observer la plus grande surface possible. Afin de notifier ensuite dans notre dossier la situation d’éventuelles anormalités ou spécificités, on peut subdiviser la conjonctive tarsale supérieure en 5 zones bien définies, numérotées de 1 à 5 (voir fig1).
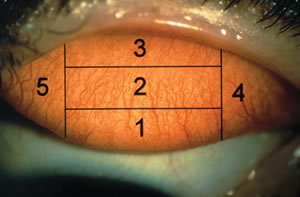

Fig. 1 – 2 : Subdivision en 5 zones (selon Allansmith et al) 1, la zone 4 représentant toujours le côté nasal. Et Schéma proposé par l’Institut d’Optométrie de la FHNW à Olten.
Observation
Avant de chercher des particularités sur la conjonctive tarsale, on va d’abord s’intéresser à l’aspect général. La rugosité ou l’aspect lisse va nous permettre de savoir si l’on a plutôt à faire à un œil sec ou bien humecté. Cela va également nous permettre de savoir si la conjonctive est en souffrance ou non. Pour examiner la rugosité, on peut aussi l’observer avec la lumière bleue. Selon une étude de C. Kunnen et al.2 la rugosité est mieux évaluée en lumière bleue. Par contre, la rougeur ou l’irrigation sanguine sera mieux évaluée en lumière blanche avec une fente, moyenne à large, positionnée à la verticale ou à l’horizontale. Il faudra donc bien séparer l’observation de la rugosité et de l’hyperémie.
Comme la cornée n’est plus recouverte ou balayée par la paupière pendant l’observation, un risque de gêne causée par un bris du film de larmes risque de se faire ressentir ! Il faut donc être suffisamment rapide lors de cette observation afin de ne pas rendre ce moment trop désagréable à notre client.
Double éversion de la paupière
Il peut parfois être nécessaire parfois de chercher plus loin un problème sur la conjonctive tarsale, ou un corps étranger coincé au niveau du cul-de-sac conjonctival. Pour ce faire, on peut procéder à une double éversion en utilisant un accessoire, comme un trombone pour relier des feuilles de papier. On peut voir une vidéo sur YouTube du Dr Teifi James « How to double evert the upper eyelid using a bent paperclip » 3
Corps étranger et lentilles de contact
En présence de corps étranger sous la paupière supérieure, une sensation de gêne est normalement ressentie par le patient. Si c’est le cas, après retrait de celui-ci, il ne faudra pas oublier de bien contrôler la cornée à la fluorescéine afin de s’assurer qu’il n’y a pas d’érosion ou d’atteinte qui nécessiterait un traitement à prescrire par l’ophtalmologue. Si le corps étranger n’est pas incrusté dans le tissu conjonctival, il devrait soit partir de lui-même au moment de l’éversion soit être retiré à l’aide du bâton en téflon, d’un coton-tige ou même en passant le doigt dessus. Il est également possible de rouler l’angle d’un kleenex en forme de pointe, ce qui est plus doux et souple qu’un coton-tige. S’il est plus incrusté, on peut essayer de le retirer à l’aide d’une petite pince en plastique mou, mais si cette opération s’avère trop difficile, alors un renvoi auprès d’un ophtalmologue ou d’un service d’urgence sera préférable.

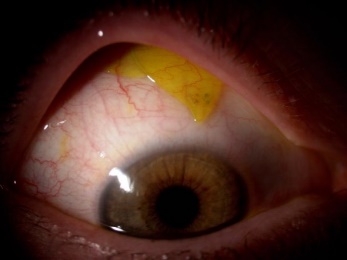
Si c’est une lentille de contact, qui se trouve sous la conjonctive, cela concernera plus souvent une lentille souple, qui se sera enroulée et qui se logera plutôt au fond, vers le cul-de-sac conjonctival, ou alors un bout de lentille souple déchirée dont on n’aura pas pu tout récupérer. Si l’on a la certitude que la lentille est déchirée ou qu’elle est jetable journalière ou mensuelle, et si le client est d’accord de la jeter, on peut alors appliquer de la fluorescéine à petites molécules pour lentilles rigides. Celle-ci va alors colorer la lentille ou le reste de lentille et ceci nous facilitera la tâche pour la retrouver. On peut aussi se retrouver dans la situation où notre client est certain d’avoir encore la lentille dans son œil. Le fait d’avoir appliqué du colorant pourra nous permettre de le convaincre qu’il n’y a plus de lentille présente, si c’est le cas. En cas de suspicion de présence de lentille, il est important de bien observer la conjonctive tarsale mais aussi la bulbaire. Une lentille rigide ne devrait pas se retrouver sur la conjonctive tarsale mais plutôt sur la conjonctive bulbaire, il faudra donc mieux observer cette dernière et éventuellement quand même ectropionner la paupière pour aller observer plus en arrière si nécessaire. Logiquement, on devrait sentir la lentille en palpant la paupière depuis la surface externe.
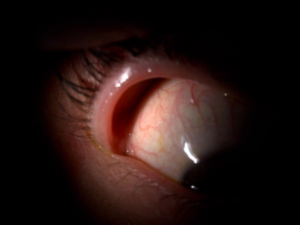
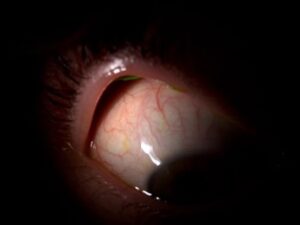
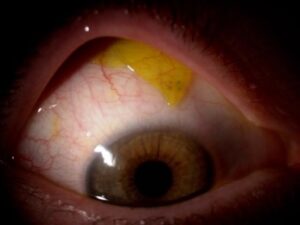
Fig 3.4.5 : Lentille de contact collée sous la paupière contre la conjonctive tarsale. Grâce à l’application de fluorescéine (petites molécules), la lentille est colorée et l’on peut l’apercevoir au bord de la paupière.
Lentille 28 ans sous la paupière !
Il faut quand même souligner que l’impossible, pour ne pas dire l’inimaginable, peut arriver : en effet, on trouve dans deux articles différents le cas de lentilles rigides retrouvées sous la paupière après respectivement 3 ans et même 28 ans ! Celles-ci étaient restées bloquées, pour ne pas dire incrustées, dans la conjonctive tarsale4. Dans le premier cas, la personne avait reçu un coup de pied dans l’œil de la part de son bébé, et dans le deuxième cas, elle avait reçu un volant de badminton lors d’un match. Dans les deux cas, ces porteuses de lentilles ont pensé avoir perdu la lentille de contact rigide à cause du choc. Ceci prouve, une fois de plus, que l’éversion de la paupière devrait vraiment faire partie de la pratique régulière de l’adaptateur de lentilles de contact, même lors de contrôles ultérieurs.
Maquillage
Bien entendu, il est aussi possible de trouver des dépôts de maquillage sous les paupières, voire même des paillettes brillantes qui adhèrent assez fortement et qui peuvent également irriter la cornée. Il est de notre responsabilité de sensibiliser nos clientes (et parfois même nos clients) de bien penser à se démaquiller et de ne pas dormir avec les yeux maquillés.
À suivre dans la prochaine édition de l’Opto-MAG!
Références
Kontaktlinsen Know-how, Andrea Müller-Treiber, DOZ-Verlag
1 Allansmith MR, Korb DR, Greiner JV, Henriquez AS, Simon MA, Finnemore VM (1977). Giant papillary conjunctivitis in contact lens wearers. Am J Ophthalmol 83 (5) : 697-768.
2 C. Kunnen et al., Comparison of white and blue light assessment of the upper and lower palpebral conjunctiva, Contact Lens and Anterior Eye, Volume 41, Issue 6, 2018,
3 Dr Teifi James « How to double evert the upper eyelid using a bent paperclip » https://www.youtube.com/watch?v=wiXGO-GZhLU
4 Patel, Sirjhun, Unexpected cause for eyelid swelling and ptosis: rigid gas permeable contact lens migration following a 28-year-old trauma, BMJ Case Reports, 10.1136/bcr-2018-225767, 2018
Photographies : Philippe Seira, Centre Lentilles de Contact, Lausanne. Reproductions interdites.