Les Kératoprothèses
Opto-MAG 25 mai 2023, Matthieu Goncerut

Introduction
La greffe de cornée est la seule technique chirurgicale pour restaurer la vision en cas de cécité d’origine cornéenne. Pour certaines pathologies de la surface oculaire, la greffe de cornée a de très faible chance de survie. Dans ces rares cas, une kératoprothèse — cornée artificielle — est indiquée.
C’est en 1789 que les premiers prototypes de kératoprothèses ont été imaginés. Depuis, différentes techniques de kératoprothèses ont été testées sans véritables succès. Il a fallu attendre les années 60, pour assister à un véritable développement de la technique grâce au progrès dans la connaissance des biomatériaux et des avancées dans les traitements oculaires [1] [2].
1. Pour qui ?
Les kératoprothèses sont réservées à des patients avec une cécité cornéenne et un risque de rejet de greffe élevé [1] [3].
1.1. Les indications
- les opacités cornéennes avec syndrome de déficience des cellules souches limbiques bilatérales [3] (Lyell, brûlures de la surface oculaire, conjonctivite fibrosante)
- les multiples échecs de greffes [2] [3]
- la conjonctivite fibrosante évoluée (Stevens-Johnson, Lyell, pemphigoïde oculaire cicatricielle…) [2] [4]
- la néovascularisation cornéenne étendue [2]
1.2 Les contre-indications
- les autres atteintes pouvant créer une cécité : décollement de rétine, glaucome… [1] [2]
- l’incapacité à respecter le traitement post opératoire [5]
2. Les différents types
L’offre est limitée. Elles sont différentes par leur matériau, leur forme et leurs techniques d’implantation. Leur conception pour la plupart sont en deux parties : une partie optique au centre et en périphérie une zone de transition entre le tissu receveur et la partie optique [1] [2].
2.1 BOSTON KPRO I et II
La Boston KPRO a été développée il y a 60 ans et est actuellement la plus utilisée. Il y aurait environ 15 000 Boston Kpro implantées dans le monde. [6]
Elle est synthétique constituée de PMMA, d’une contre-plaque en titane et nécessite un greffon cornéen [2] [5].


Figure 1 : schéma [3] et photo [7] de la kératoprothèse de type Boston KPRO I
Le choix s’orientera en cas de sécrétion lacrymale conservée sur la Boston KPRO type I, et en cas de sécheresse oculaire majeure sur la Boston KPRO type II, car cette dernière est plus grande et traverse la paupière supérieure [2] [3].
Après l’implantation de cette kératoprothèse, le patient devra être équipé d’une lentille souple mensuelle agrée FDA en port permanent et instiller à vie des antibiotiques locaux [2] [5].
En moyenne parmi les études, le taux de rétention est de 90 % à 24 mois. L’acuité visuelle postopératoire à 1 an est ≥ 1/10 chez 56 % des patients et de ≥ 5/10 dans 27 % des cas [2].
2.2. OSTEO-ODONTO-KERATOPROTHESE (OOKP)
L’OOKP utilise la canine et l’os alvéolaire du patient afin de supporter un cylindre optique en PMMA. Elle est très invasive avec une technique chirurgicale difficile. En effet, elle nécessite l’extraction du cristallin, une iridodialyse totale et le retrait du vitré antérieur.
L’effet final n’est pas esthétique [2] [4].
En cas de surface oculaire sèche, l’OOKP reste la meilleure indication [2] [4].
Selon l’étude de Falcinelli, la rétention de l’OOKP était de 85 %. L’acuité visuelle postopératoire se situait entre 4 et 8/10 [2].
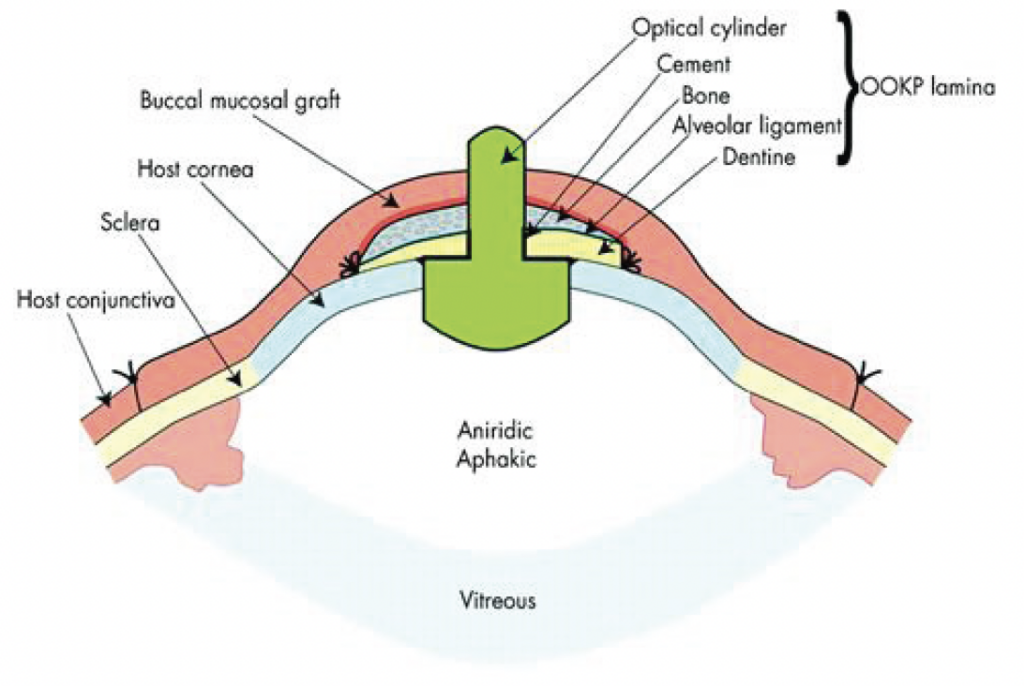

Figure 2 : schéma [4] et photo [2] de la kératoprothèse de type OOKP
2.3. ALPHACOR
L’alphacor est entièrement synthétique constituée de pHEMA sans jonction métallique. La chirurgie s’effectue en 2 phases avec un intervalle de 3 à 6 mois [1] [2].
L’indication préférentielle est l’échec de greffe [2] [8]. Selon l’étude de Trichet, le taux de rétention de la prothèse à 1 an est de 71,4 % et 21 % des patients avaient une acuité visuelle ≥ 1/10 [8].

2.4 CORNEAT KPRO [9]
La CorNeat Kpro est entièrement synthétique. La chirurgie est relativement simple et rapide. Elle est destinée aux cornées ne pouvant recevoir de greffe (par exemple : kératite herpétique, brûlure, vascularisation…).
Selon le fabricant, les avantages par rapport aux autres kératoprothèses sont :
- l’esthétique
- le large champ de vision
- la guérison rapide avec peu de risque
infectieux. - la durabilité
Le premier essai clinique sur l’homme a été réalisé en janvier 2021 en Israël. A suivre…

Figure 4 : schéma [9] et « photo virtuelle » [9] de la kératoprothèse de type CorNeat Kpro qui va s’insérer dans la sclère du receveur
Les complications principales [2]
En résumé : les complications principales fréquentes sont :
- l’hypertonie postopératoire, mesure obtenue par palpation digitale (15% Boston KPro et 47% OOKP). Le suivi tensionnel n’étant plus possible, les patients doivent bénéficier une fois par année d’un RNFL et d’un champ visuel.
- la nécrose aseptique des tissus receveurs (18% Boston KPro et 50% Alphacor),
- la membrane rétroprothétique (32% Boston KPro et 21% Alphacor),
- le décollement de rétine (17% Boston KPro et 26% OOKP),
- l’endophtalmie (8% OOKP).
Conclusion
Les techniques chirurgicales des kératoprothèses sont complexes, les complications fréquentes, importantes et un suivi post opératoire lourd (traitements, contrôles). Des avancées sont donc encore attendues, comme par exemple :
- la CorNeat KPro qui est prometteuse et en attente d’obtenir l’autorisation de la FDA et le marquage CE
- la kératoprothèse Keraclear avec une implantation intrastromale (peu d’études à ce jour) [2]
- les cornées biologiques grâce au développement du génie tissulaire [1] [2]
- la xenogreffe (greffe entre des espèces biologiques différentes) : à l’étude entre le cochon et l’homme [10]
Références
[1] L. Hoffart, L. Guyot, Kératoprothèses, Surface oculaire, 2015, 608-615
[2] L. Hoffart, Actualités sur les cornées artificielles, Pratiques en Ophtalmologie, mars 2013, vol 7 n° 62
[3] Donaghy CL, Vislisel JM, Greiner MA, An Introduction to Corneal Transplantation, May 21, 2015 ; Available from: http://EyeRounds.org/tutorials/cornea-transplant-intro/
[4] T. Constanda, Une dent pour rendre la vue, Tribune medicale, 17 aout 2012, n° 27-33
[5] Données de l’hôpital Ophtalmique Jules Gonin, 2020, HOJG, Lausanne, Suisse
[6] https://www.barraquer.com/fr/traitement/keratoprothese-de-boston
[7] Chengxin Zhou and all, The Role of Titanium Surface Microtopography on Adhesion, Proliferation, Transformation, and Matrix Deposition of Corneal Cells, April 2016, Investigative Ophthalmology & Visual Science 57(4):1927-1938
[8] E.Trichet and all, La kératoprothèse Alphacor™ : dispositif, technique chirurgicale et résultats cliniques Journal Français d’Ophtalmologie, May 2013, Vol 36, Issue 5, 393-401
[9] https://www.corneat.com/corneat-kpro-for-physicians
[10] Kim DH and all, Biophysico-functional compatibility of Seoul National University (SNU) miniature pig cornea as xenocorneal graft for the use of human clinical trial. Xenotransplantation. 2016;23(3):202-210.

