L’art de la topographie
Opto-MAG 15 janvier 2023, Marine BICHET

Le topographe est le meilleur ami de l’adaptateur de lentille de contact. Pour que ce créateur d’images colorées ne soit pas seulement de l’art abstrait, il est essentiel de comprendre et de savoir interpréter correctement les différentes cartes. Bienvenue dans la galerie d’un nouveau genre de 3e art).
1. Définition[1.7.]
1.1. Topographie[1.]
Le mot vient du grec « topo » lieu, « graphein » : décrire/dessiner. C’est un examen morphologique et fonctionnel de la cornée qui permet de décrire sa courbure, son relief et parfois son épaisseur.
Il existe 2 grands types de topographes :Spéculaire/ réflexion/ courbure : disque de Placido sous forme de coupole ou de cône et élévation : balayage fente ou camera Scheimpflug. La kératométrie centrale ne permet pas d’avoir une idée globale de la forme d’une cornée. Il est parfois nécessaire de faire une topographie, car toutes les cornées n’ont pas une forme régulière. Les topographes jouent un rôle primordial dans le suivi et l’adaptation de pathologies telles que le kératocône, la dégénérescence marginale pellucide, les suivis pré- et post-chirurgie réfractive… et sont incontournables pour l’adaptation des lentilles d’orthokératologie (ortho-k).
1.2. L’asphéricité[1.]
Elle correspond à une variation de la courbure selon un méridien. Exprimée avec le facteur e/Q/p. En contactologie, on l’exprime en excentricité e, et on utilise la valeur à 30 degrés. La cornée physiologique est prolate 43D ou 7.80 mm avec une excentricité moyenne de 0.5. Mais pourquoi la cornée est-elle asphérique ? L’asphéricité de la cornée permet d’améliorer sa qualité optique. En effet, les rayons paraxiaux sont moins réfractés que les rayons périphériques, à cause de l’angle d’incidence qui est plus grand en périphérie sur une surface sphérique. Une grande surface sphérique crée une multi-focalité responsable de ce que l’on appelle l’aberration sphérique, qui est intéressante pour la correction de la presbytie.
2. Principes [1.2.3.4.5.7.8.]
2.1. La topographie spéculaire utilise les propriétés réfléchissantes du film lacrymal
La surface antérieure de la cornée est utilisée comme un miroir convexe. Le
topographe projette des mires lumineuses d’anneaux concentriques. La caméra du topographe capture l’image des mires réfléchie par le film lacrymal. Le logiciel évalue la distance entre les anneaux lumineux. Plus la distance est courte, plus la puissance de la cornée est forte et inversement. Après analyse, le logiciel convertit les données en cartes colorées.
d’alignement et éventuellement des problèmes d’ombre des cils et du nez selon les appareils. La superficie de mesures est variable, les appareils avec un cône permettent une plus grande surface de mesures. Les adaptateurs de lentille utilisent principalement des topographes spéculaires, avec 4 cartes. Cette technique permet d’avoir des valeurs très précises de la courbure cornéenne. Mais elle est limitée par la qualité des larmes, par les problèmes
2.1.1. Carte axiale ou sagittale [2.3.8.]
Cette carte calcule les rayons de courbures cornéennes avec pour référence l‘axe optique/anatomique de l’œil. On a donc une approximation du rayon de courbure réel en périphérie. Cela permet d’avoir une vue plus rapide et faire un dépistage simple de la qualité visuelle. Attention, le topographe ne mesure pas la keratométrie centrale directement, il la simule d’où la valeur dit Sim-k qui est indiquée par certains appareils.
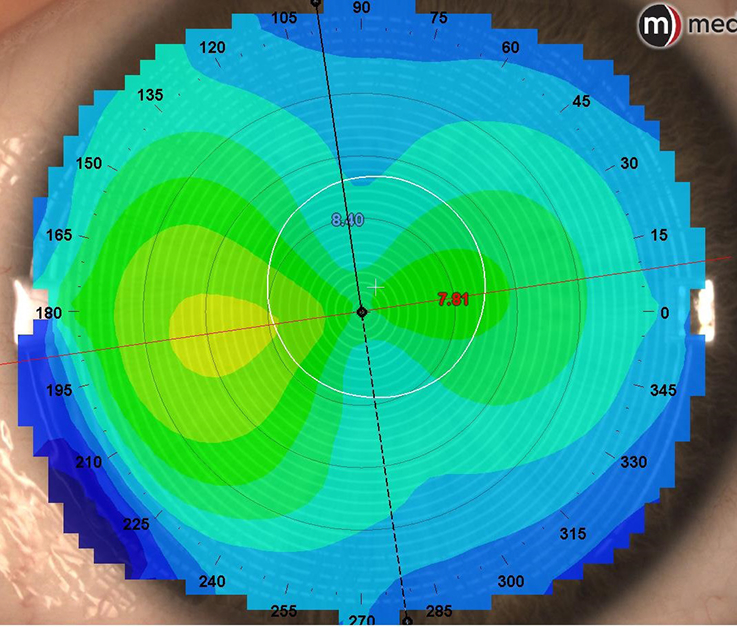
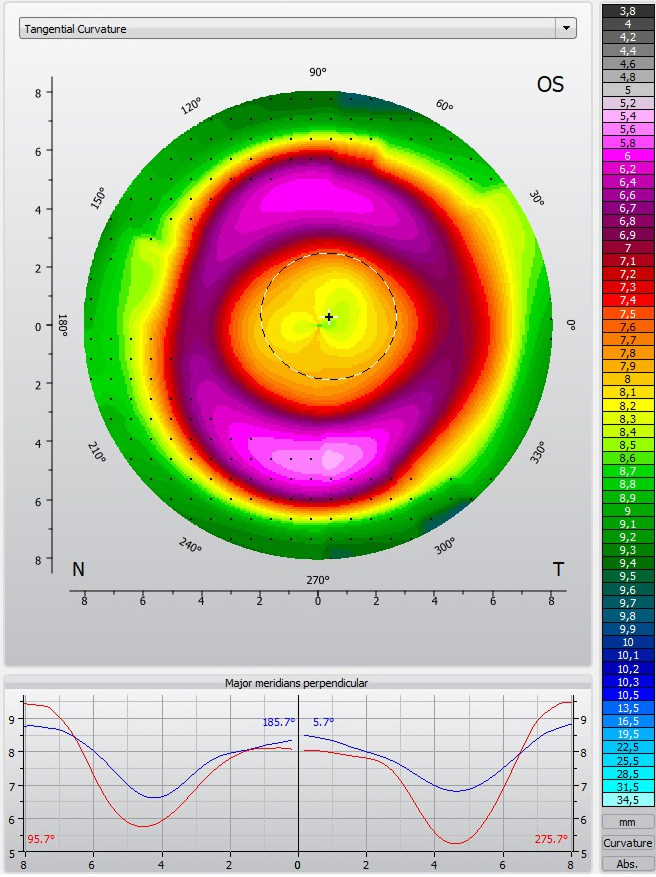
2.1.2. Carte tangentielle (réelle ou instantanée.) [2.3.8.]
Cette méthode utilise les rayons de cercles tangents en chaque point. Ce rayon tangent est considéré comme le rayon de courbure. Ils ne font référence à aucun axe, ce qui nous donne des valeurs beaucoup plus précises et sensibles aux petites variations. Lors du dépistage du kératocône, on obtient la localisation exacte de l’anomalie de la cornée.
Astuce : La carte tangentielle est à utiliser pour vérifier le centrage de notre adaptation en ortho-k.
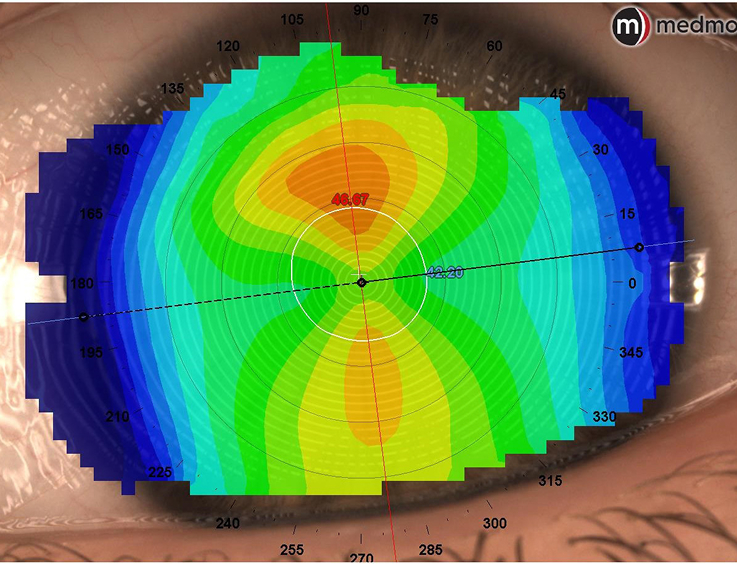
2.1.3. Carte puissance réfractive [2.3.8.]
Le terme puissance désigne la capacité de focalisation de la lumière, mais ce terme est souvent utilisé en topographie pour décrire la forme. Cette carte de puissance peut donc varier d’un fabricant à un autre. Cette carte permet d’évaluer les performances optiques de la surface examinée. Il calcule la puissance de réfraction en utilisant les distances focales plutôt que des valeurs de courbures. Ces distances focales sont calculées selon la loi de Snell (light-ray tracking) et les aberrations sphériques ont déjà été prises en compte. Plus la distance focale est courte, plus la puissance réfractive est grande. L’intérêt est de comparer cette carte avec les cartes de courbures, cela permet de prédire la sévérité de l’aberration sphérique. Et ses aberrations peuvent être le ré-sultat d’une faible qualité de vision malgré une bonne acuité visuelle. Néanmoins, les évaluations qualitatives et quantitatives de l’aberration sphérique sont plus précises avec l’analyse du front d’onde et l’analyse de Zernike. La carte sagittale et la carte de puissance réfractive peuvent sembler assez similaires, mais la carte axiale informe sur la forme et la carte de puissance plutôt sur la fonction.
Astuce : La carte de puissance a surtout un intérêt en lentille ortho-k pour comparer l’effet réfractif avant et après traitement.
2.1.4. Carte d’élévation antérieure [1.3.8.]
La carte d’élévation est bien différente des autres cartes, car elle est déterminée par la différence entre la courbure de la cornée par rapport à une sphère de référence (Best fit sphère, BFS). La carte d’élévation décrit chacun des points en fonction de cette courbe de références, en les situant soit au-dessus ou au-dessous de cette dernière. Il n’y a pas de corrélation entre la toricité et l’élévation. Une cornée sphérique peut avoir différentes élévations en périphérie et à l’inverse une cornée torique peut montrer très peu de différence d’élévation en périphérie. Cette carte va être très utilisée pour le diagnostic du kératocône, dans la recherche d’ectasie préchirurgie réfractive ou dans le choix de géométrie dans le cas de lentille d’orthokératologie.
Astuce : Au-delà de 30 um de différence d’élévation il est conseillé de passer en périphérie torique dans le cas de lentille rigide et au-delà de 300 um il est peu être intéressant de passer directement en lentille sclérale dans le cas de kératocône.
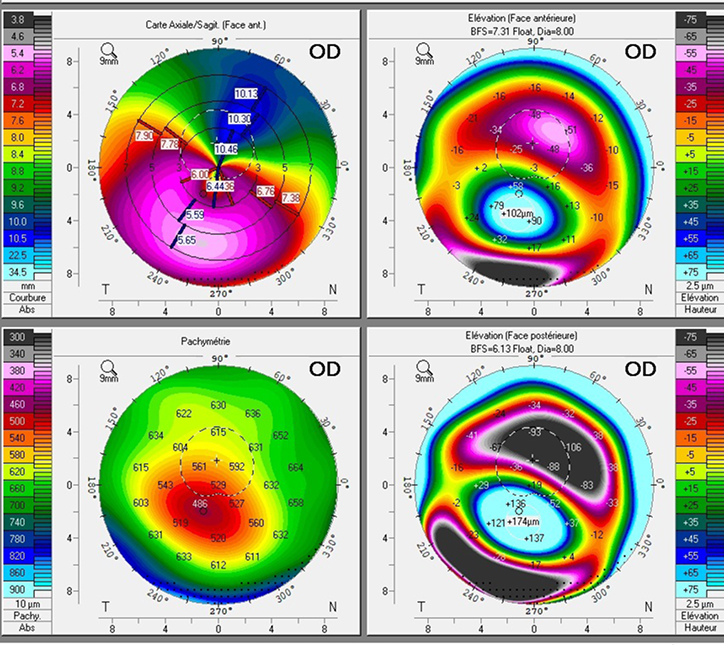
2.2. La topographie d’élévation [1.4.5.]
Avec l’analyse des clichés faits par un balayage en fente de la cornée, les topographes d’élévations fournissent une carte de la face antérieure, mais aussi postérieure de la cornée. Avec une mesure de la pachymétrie. On obtient donc une forme géométrique réelle exprimée en micron. Il repose aussi sur le principe de la best fit sphère, BFS, sphère calculée pour épouser au mieux la forme de la surface analysée. Cette mesure de la surface postérieure de la cornée en fait le topographe de choix dans les cabinets médicaux pour le suivi des pathologies, dépistage du kératocône frustre et des chirurgies du segment antérieur.
Astuce : pour la taille 10 mm (par défaut) Large BFS = sphéricité, petite BFS = toricité. Et La BFS, peut être adaptée en surface torique. On peut aussi modifier le point d’alignement avec la cornée. (float par défaut, axis : centré sur l’axe de visée, pinned : intersection de la BFS et de la surface de visée, Apex : mode axis + pinned)
3. Cas particulier : dépistage du kératocône [5.6.7.]
Toutes ces cartes sont importantes et utiles pour analyser les 3 paramètres principaux des cornées : Asphéricité.5.6.7, Toricité5.6.7, Symétrie, enanthiomorphisme entre les 2 yeux.
3.1. Pour le dépistage du kératocône en Topographie spéculaire, on se base sur les 4 critères de Rabinowitz: [5.]
- Kératométrie central > 47.2 D
- Différence kératométrie inf/sup > 1.4 D
- Différence de kératométrie centrale > 1D entre les deux yeux.
- Angulation entre les deux hémiméridiens de la cornée RAX >21* (skewed steepest radial axis)
Astuce : Pour suivre l’évolution d’un kératocône ou une adaptation en ortho-k, il est indispensable d’utiliser la fonction comparaison de topographes et crée ainsi des cartes différentielles.
4. Pour le dépistage du kératocône en tpopographie en élévation on se base sur les cartes d’élévation antérieure et postérieur de la cornée.
– Élévation antérieurep (AE)
Pour une BFS de 8 mm de diamètre
<+8 = normal
>+8 = suspicion de KK
Pour une BFS de 9 mm de diamètre
<12 um =normal
>12um = suspect
>15 um = KC
Une différence de 4 um entre le point sup et inf sur le cercle de zone 4 mm est suspect.
– Élévation postérieure (PE)
BFS 8mm
<+16 mm normal
>+16 suspicions KC
BFS 9 mm
<+17 mm normal
> 17 <+20 um = Suspect
> +20 um = KC
Une différence supérieure de 5 um pour le même point entre élévations antérieures et postérieures.
Ces cartes d’élévation permettent d’obtenir une carte pachymétrique de la cornée (épaisseur). Sur le cercle des 4 mm centraux, la différence d’épaisseur entre les deux points verticaux de 30 microns ou plus est un signe de kératocône. Une différence d’épaisseur de 30 um entre un examen est un autre au point le plus fin est aussi une suspicion de kératocône.
Le kératocône est aussi caractérisé par la perte d’énanthiomorphisme (du grec enantios « opposé » et morphé « forme »). Cela désigne les cartes ou il existe une symétrie en miroir entre l’œil droit et l’œil gauche (aspect est physiologique).
Pour pouvoir dépister un kératocône et référer ou adapter des lentilles encore faut-il avoir des cartes fiables et précises.
4.1. Prendre de bonnes images topographiques [5.]
Étalonnez régulièrement votre topographe. Il faut que le patient soit bien installé sur la mentonnière, il peut être intéressant d’incliner la tête sur le côté pour ne pas avoir l’ombre du nez qui cache les an-neaux lumineux. Capturez plusieurs cartes centrées géométriquement. Pour les cas de sécheresse oculaire, instillez une seule goutte de larmes artifi-cielles cinq minutes avant la capture de la carte. Inspectez l’image du disque Placido pour détecter tout défaut de capture causé par un film de larmes instables ou des ombres causées par les paupières ou le nez. Si des erreurs se produisent, reprenez la carte. Astuce : Pour les lentilles d’ortho-k il est prudent de prendre une dizaine d’images pour en avoir au moins 4 fiables et reproductibles.
4.2. Le centrage [4.]
Sur quel axe centrer la topographie ? Axe visuel, axe pupillaire, axe optique ou axe géométrique ? Lors de l’examen standard, on demande au patient de fixer le centre des mires de Placido, on centre par rapport à l’axe visuel. Cependant les appareils calculent se-lon des algorithmes mathématiques. Il est donc important de centrer géométrique-ment les images de mires, surtout pour l’adaptation en lentille d’orthokératologie. 4 L’angle kappa est défini par l’angle formé entre l’axe visuel (normalement le centre des mires si le patient fixe bien) et le centre de la pupille. Celui-ci doit être réduit au minimum, mais ne correspond pas toujours à l’axe géométrique. En effet, la pupille peut aussi être décentrée. Il n’est pas rare de trouver un décentrement nasal de la pupille. Astuce : Pour le suivi du kératocône, il est important que l’angle kappa ne soit pas supérieur à 0.1mm. Cela peut sur estimer l’évolution du kératocône.
4.3. Les échelles de couleurs [1.4.]
Il existe différents types d’échelle absolue ou relative et de différents pas par exemple 0.25/0.50/1.00 Dioptrie. Il est conseillé de rester en échelle absolue, même coloration pour toutes les cartes. Cela permet une analyse rapide de toutes les topographies d’un patient. Avec l’échelle relative, le dégradé de couleurs sera adapté aux kératométries du patient. Astuces : Attention aux différentes colorations entre la carte courbure et la carte d’élévation. Le rouge est généralement associé à une courbure cambrée alors que les couleurs de l’élévation varient fortement d’un fabricant à un autre souvent le rouge est au-dessus de la sphère de référence donc plus « plate ».
5. Conclusion
Le topographe est le pinceau de l’adaptateur de lentille de contact, en particulier dans le remodelage cornéen. Les appareils sont de plus en plus multifonctions avec de nouveau module pour le dépistage de la sécheresse oculaire ou associé à des mesures biométriques pour le suivi de la myopie. En bref, il devient un outil indispensable à l’optométriste.
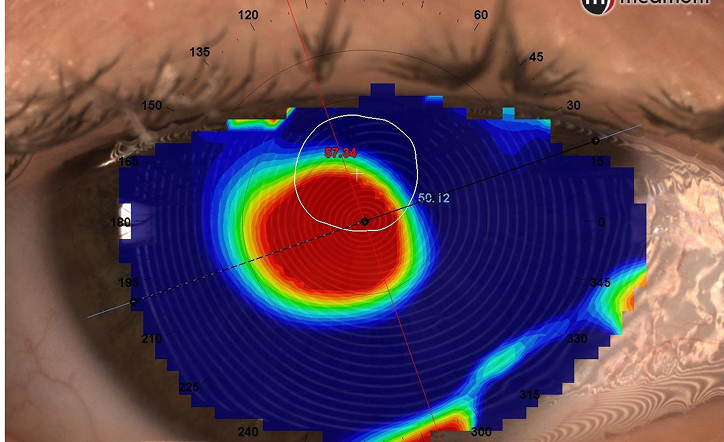
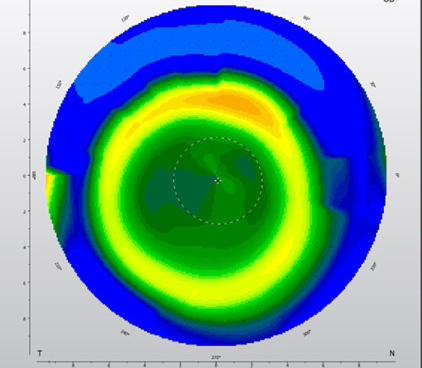
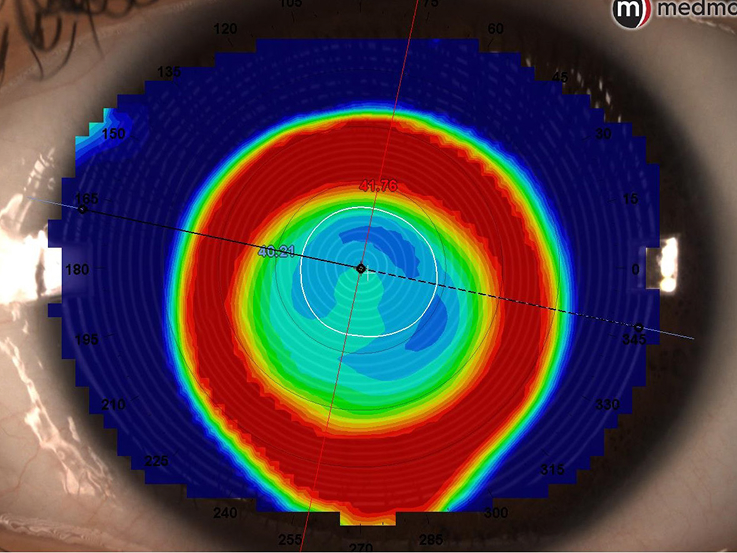
Galerie d’art : image provenant du Keraograph, Pentacam, Antares et Medmont, carte tangentielle en .chelle absolu.
Références
1. A Practical Guide to the Interpretation of Corneal Topography, BY CYNTHIA ROBERTS, PH.D.MARCH 1998
2. Validating corneal topography maps ; Randy Kojima CLS july 2007.
https://www.clspectrum.com/issues/2007/july-2007/validating-corneal-topography-maps
3. 10 Tips from an Orthokeratology Expert, Cary M. Herzberg, OD, review of cornea and contact lenses. Feb 2017
https://www.reviewofcontactlenses.com/article/10-tips-from-an-orthokeratology-expert
4. Corneal topograhy in pratice. M. Gheman, P Charpentie, F mouriaux JFO 2020 43 67-79.
5. Rabinowitz YS. Videokeratographic indices to aid in screening for keratoconus. J Refract Surg. 1995;11(5):371–379
6. A review of imaging modalities for detecting early keratoconus Eye (Lond) 2021
7. Livre : Corneal topography in clinical practice (pentacam system) basics and clinical interpretation. Mazen M Sinjab JAYPEE 2007.
8. Livre : Gérer la myopie un enfant a la fois, langis michaud, remy marcotte patrick simard et MhamedOuzzani 2021.
9. Good clinical practice in orthokeratology Pauline Cho *, Sin Wan Cheung, John Mountford, Peter White School of Optometry, The Hong Kong
Polytechnic University, Hong Kong SAR, China

